“Neowaskularyzacja rogówki – aktualności, rekomendacje, leczenie”
Neowaskularyzacja rogówki jest patologicznym stanem przedniego odcinka oka, powstającym najczęściej wtórnie do innych chorób np. infekcji, urazu, stanu zapalnego,
jest też dobrze znanym czynnikiem ryzyka odrzucenia przeszczepu rogówkowego.
Autorzy tekstu postanowili przyjrzeć się temu zjawisku, ponieważ jak się okazuje leczenie patologicznego rozrostu naczyń jest prowadzone na wiele różnych sposobów, z równie różnymi efektami.
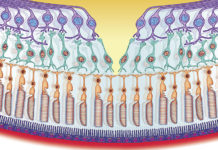
Rogówka jest tkanką, która dzięki nieobecności naczyń krwionośnych i limfatycznych pozostaje przezroczysta, co pozwala na optymalne widzenie. Brak naczyń w rogówce jest zachowany dzięki równowadze pomiędzy czynnikami pro i anty-angiogennymi. Dokładny opis zachodzących kaskad i czynników mających wpływ na tzw. “przywilej angiogenny” znajdziemy w tekście artykułu.
Wszelkie zaburzenia równowagi pomiędzy czynnikami wzrostu a inhibitorami, z przewagą tych pierwszych powodują powstawanie nowych naczyń. Jednymi z elementów pełniących dużą rolę w nowotwórstwie są stany zapalne oraz makrofagi. Aktywowane czerwone krwinki wydzielają cytokiny takie jak TNFα i VEGF-A, – C i -D. W ten sposób stymulują neowaskularyzację. Oprócz makrofagów, najważniejszym źródłem VEGF-A są fibroblasty oraz komórki nabłonkowe rogówki.
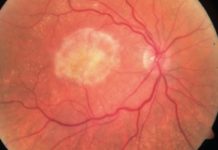
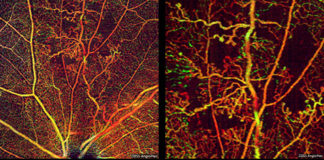
Neowaskularyzacja (CoNV) jest widoczna w badaniu w lampie szczelinowej. Oceniając zmiany należy zwrócić uwagę na źródło naczyń (spojówkowe, rąbkowe, tęczówkowe), głębokość naczyń, rozgałęzienia, jak i obecność przecieku powodujący wysięki lipidowe i obrzęk rogówki. Klinicznie naczynia doprowadzające są węższe, prostsze i usytuowane bardziej z tyłu, mają jasny czerwony kolor. Natomiast naczynia odprowadzające mają duży kaliber oraz ciemną czerwoną barwę.
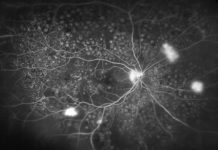
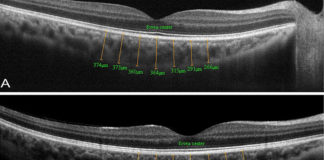
Badaniem służącym do obiektywnej i dokładniejszej oceny neowaskularyzacji jest angiografia rogówkowa. FA pozwala na ocenę wieku CoNV. Okazuje się, że naczynia młodsze niż 6 miesięcy mają tendencję do przeciekania znaczenie wcześniej niż dojrzałe naczynia. A to ma swoje przełożenie w doborze leczenia. Nowością w diagnostyce jest angio-OCT rogówki, zaletą badania jest szybkość jego wykonania oraz nieinwazyjność.
Wg badaczy wyniki badań i pomiarów są porównywalne do tych wykonanych za pomocą angiografii indocyjaninowej. OCTA ma oczywiście swoje ograniczenia, nie daje informacji o obecności lub braku przecieku naczyń. Kolejnym badaniem umożliwiającym ocenę jest mikroskopia konfokalna, daje istotne informacje na temat ruchu krwinek i ich komórkowej budowy.
Leczenie CoNV może być zachowawcze lub chirurgiczne. W leczeniu stosowane są miejscowe leki steroidowe, celem zahamowania proliferacji naczyń. Jednak mają one największe właściwości lecznicze we wczesnym etapie choroby. W późniejszych stadiach mogą nie dawać zadowalających wyników. Kolejnymi lekami są miejscowe NLPZ. Jednak ze względu na swoją toksyczność podczas długotrwałego stosowania nie są wskazane jako leki pierwszego rzutu. Do dyspozycji mamy również cyklosporyną A -lek immunomodulujący, Jego zastosowanie jest ciągle kontrowersyjne. Kilka badań klinicznych dostarczyło sprzeczne wyniki co do skuteczności układowego i miejscowego CsA, zwłaszcza w związku z odrzuceniem przeszczepu rogówki. Obiecujące rezultaty natomiast w leczeniu dają powszechnie znane inhibitory VEGF.
Zastosowanie w leczeniu neowaskularyzacji znalazły również: terapia laserem argonowym, terapia fotodynamiczna oraz diatermia.
Dokładne opisy patogenezy, czynników mających wpływ na neowaskularyzację, miejscowych leków oraz pozostałych sposobów leczenia i najnowszych doniesień na temat nowych opcji terapeutycznych znajdziemy w pełnej treści artykułu. TUTAJ
Na podstawie: “The Management of Corneal Neovascularization – Update on New Clinical Data and Recommendations of Treatment” Natasha Spiteri,1 Vito Romano,2 Matthias Brunner,3 Bernhard Steger 4 and Stephen B Kaye 5
1. Sydney Hospital and Sydney Eye Hospital, Sydney, Australia; 2. Moorfields Eye Hospital, London, UK; 3. St Paul’s Eye Unit, Royal Liverpool University Hospital, Liverpool, UK; 4. Medical University of Innsbruck, Innsbruck, Austria; 5. Department of Eye and Vision Science, University of Liverpool, Liverpool, UK; DOI: https://doi.org/10.17925/EOR.2016.10.02.86