“Czerniak błony naczyniowej gałki ocznej – diagnostyka i postępowanie.”
Dyżurując w Szpitalu w Oddziale Okulistyki każdy lekarz ma do czynienia
z różnymi przypadkami medycznymi. Szeroki wachlarz chorób z jakimi zjawiają się pacjenci sprawia, że zawsze musimy zachować czujność. Na ostrych dyżurach mamy do czynienia zarówno ze schorzeniami, które nie sprawiają większych problemów, takimi jak zapalenia spojówek, wylewy podspojówkowe czy ciała obce w rogówce poprzez trudniejsze przypadki takie jak odwarstwienie siatkówki, zapalenie błony naczyniowej, obrzęk tarczy czy też nowotwory.
Mój ostatni dyżur skłonił mnie do poszukiwań artykułu na temat czerniaka gałki ocznej. Na szczęście niezawodne źródło informacji jakim jest internet sprawdziło się w stu procentach.
Czerniak naczyniówki jest najczętszym pierwotnym nowotworem wewnątrzgałkowym u osób dorosłych. Guz może rozrastać się z melanocytów wszystkich struktur wchodzących w skład błony naczyniowej: naczyniówki, ciała rzęskowego oraz tęczówki. Najczęściej jednak dotyczy naczyniówki i i może przybierać różne kształty: dyskoidalny, kopulasty albo grzybiasty. Często ma tendencję do dawania przerzutów do wątroby.
Diagnoza:
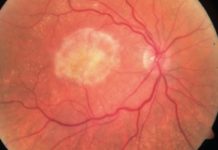
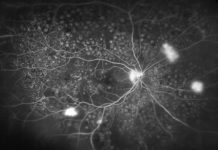
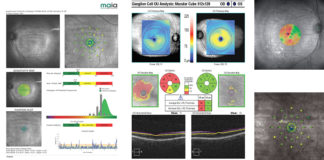
Czerniaki naczyniówki bardzo często wykrywane są w rutynowym badaniu okulistycznym, ponieważ około 30 % guzów nie daje na początku żadnych objawów. Pacjenci, którzy zgłaszają się z powodu pogorszenia widzenia, zamazywania się obrazu, licznych mętów, fotopsji czy też utarty wzroku powinni być przebadani w kierunku zmian rozrostowych. Objawy mogą być mniej lub bardziej nasilone w zależności od lokalizacji guza. Trzeba też pamiętać o różnicowaniu między innymi ze znamionami naczyniówki, które są niegroźnymi zmianami. W różnicowaniu pomaga skrót TFSOM „to find small ocular melanoma”. Thickness, czyli grubość > 2mm, subretinal fluid(płyn podsiatkówkowy), symptoms(objawy), orange pigment(pomarańczowy kolor), Margin to the optic disc(margines na tarczy n. II). Jeśli występują 1 lub dwa powyższe czynniki ryzyko rozrostu wzrasta do 36 %. Oprócz badania dna oka w lampie szczelinowej należy wykonać takie badania jak usg gałki ocznej, CT oraz MRI. OCT i Angiografia mogą być przydatne w różnicowaniu zmiany nowotworowej ze zmianami barwnikowymi.
Lecznie guza pierwotnego błony naczyniowej:
Leczenie nowotworu zależy od jego wielkości, umiejscowienia, zmian wtórnych w oku spowodowanych rozrostem, stanem drugiego oka, a także od decyzji pacjenta. Obecnie najczęstszą metodą leczenia jest brachyterapia z użyciem płytek i z izotopami jodu, kobaltu, rutenu, irydu lub miejscowe naświetlanie .
Brachyterapia może być łączona z terapią przezźreniczą, która polega na przegrzaniu masy guza wiązką promieniowania diodowego. Innymi opcjami są: SRT(stereotactic radioteraphy) – w leczeniu małych i średnich guzów zlokalizowanych z tyłu; terapia fotodynamiczna oraz lokalne wycięcie małych zmian, pod warunkiem, że dotyczą tęczówki lub ciała rzęskowego. Enukleacja gałki ocznej jest stosowana, gdy powyższe metody nie są już skuteczne.
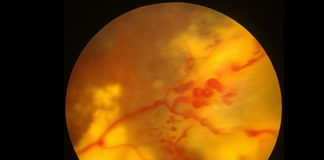
Pacjentka, która trafiła na mój dyżur, zgłosiła się na Oddział Okulistyki z powodu nagłego zaniewidzenia okiem prawym. W badaniu przedmiotowym: Vod= rrpo, Tod- hipotonia. Odcinek przedni bez patologii, soczewka przezierna. Prawie całkowity brak wglądu w dno oka, jedynie od góry i skroni widoczne odwarstwienie siatkówki oraz wylew. W wykonanym usg: hiperechogeniczne uniesienie siatkówki, z widocznymi masami pokrwotocznymi. W CT głowy – zmiana lita w obrębie gałki ocznej prawej. Pacjentka ze względu na podejrzenie zmiany nowotworowej została skierowana do Odddziału Onkologii Okulistycznej w Krakowie. Na wyniki badań dodaktowych, dokładną diagnozę i zalecenia co do leczenia jakie pacjentka otrzyma od specjalistów czekam z niecierpliwością.
Opracowanie: Ewa Bartha
Na podstawie: „Diagnosis and Management of Uveal Melanoma” Anna E Koopmans,1 Annelies de Klein,2 Nicole C Naus3 and Emine Kilic3 (for the Rotterdam Ocular Melanoma Study Group) 1. Medical Doctor, Department of Clinical Genetics and Ophthalmology; 2. Associate Professor, Department of Clinical Genetics; 3. Ophthalmologist, Department of Ocular Oncology, Erasmus Medical University Centre, Rotterdam, the Netherlands
Pełna treśc artykułu pod adresem LINK